07.05.2018
Инсульт – симптомы, восстановление, профилактика, последствия. Инсульт и его последствия: жизнь после «сбоя.
Одним из основных осложнений сердечнососудистой патологии является инсульт. Это сосудистая катастрофа, при которой происходит гибель участка головного мозга вследствие кровоизлияния в него или острой недостаточности кровоснабжения. Частота инсульта является достаточно высокой, с возрастом значительно увеличивается. Летальность (смертность) от инсульта остается очень высокой. Лечение направлено на восстановление функциональной активности нейронов, уменьшение влияния причинных факторов и предотвращение повторного развития сосудистой катастрофы в организме. После перенесенного инсульта очень важно проведение реабилитации человека.
Что такое инсульт?
В переводе с латинского языка инсульт означает скачок или прыжок. Этот термин определяет острое нарушение кровообращения (сосудистая катастрофа) в головном мозгу с утратой функций его участка вследствие гибели нейроцитов (клетки нервной системы). При этом нарушения функциональной активности нейроцитов сохраняются в период времени больше 24 часов.
Виды и механизм развития инсульта
В зависимости от патогенеза (механизм развития) инсульта, основных изменений в головном мозгу, выделяют несколько его видов:
- Геморрагический инсульт – результат кровоизлияния в вещество головного мозга после повреждения стенок сосуда. Нарушение функциональной активности и гибель нейроцитов при этом в основном происходит вследствие их сдавливания гематомой.
- Ишемический инсульт – его причиной является недостаточное поступление крови (нарушение кровоснабжения) или полное его отсутствие вследствие тромбоза.
- Субарахноидальное кровоизлияние – выход крови из сосудистого русла в пространство между мягкой и паутинной оболочкой головного мозга.
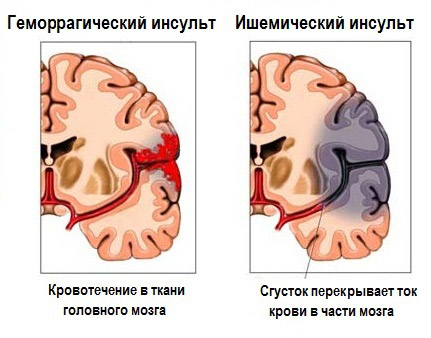
В 5% случаев развития инсульта выяснить вид и механизм развития не удается. Вне зависимости от вида инсульта, его последствия являются всегда одинаковыми – резкое, быстроразвивающееся нарушение функции участка головного мозга вследствие гибели части его клеток нейроцитов.
Чем отличается инсульт от инфаркта?
Инсульт – это патологический процесс, который протекает только в тканях головного мозга. Термин инфаркт характеризует гибель участка ткани любого органа (инфаркт головного мозга, миокарда).
Причины инсульта
Основной причиной является патологический процесс в сосудах головного мозга, к которому приводит несколько этиологических факторов:
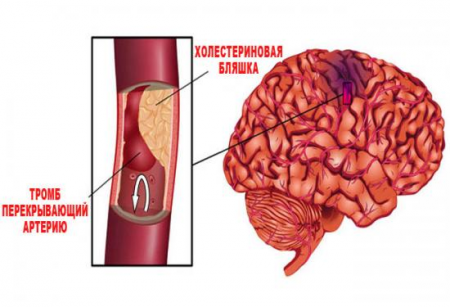
- Атеросклероз – наиболее частая причина нарушений в сосудах, при которой на стенках артерий откладывается холестерин в виде атеросклеротических бляшек. Они уменьшают диаметр артерии, за счет чего ухудшается кровоснабжение. Атеросклеротическая бляшка покрыта слоем эндотелия (клетки внутренней оболочки артерий), в случае повреждения такой покрышки и прямом контакте крови с холестерином, образуется тромб, который полностью перекрывает просвет сосуда и является причиной ишемического инсульта. Атеросклероз чаще встречается у мужчин.
- Гипертоническая болезнь – повышение давления крови на стенки артерий вследствие их сужения, причиной этого является реакция почек на наличие в их сосудах атеросклеротических бляшек. Клетки почек, которые расположены между клубочками (юкстагломерулярный аппарат), вырабатывают ангиотензин. Это соединение приводит к спазму артерий и повышению артериального давления. При этом инсульт может развиться вследствие повреждения (разрыв) стенок сосудов и кровоизлияния в головной мозг или повреждения атеросклеротической бляшки с формированием тромба и резким прекращение кровоснабжения. Чаще развивается у женщин.
- Врожденные изменения прочности и структуры стенки артериальных сосудов головного мозга – мальформация, доброкачественная сосудистая опухоль, которая является одной из причин геморрагического инсульта.
- Тромбофлебит – патология глубоких и поверхностных вен нижних конечностей, при которой в них формируются тромбы и током крови могут быть занесены в артерии головного мозга. Это приводит к закупорке и острому нарушению мозгового кровообращения.
- Повышенная свертываемость крови – вызывает высокий риск развития тромба и ишемического инсульта даже без воздействия провоцирующих факторов.
В 80% случаев инсульта его основными причинами являются атеросклеротические бляшки и гипертоническая болезнь. Развитию атеросклероза артерий и повышению артериального давления способствует возраст, курение, систематический прием алкоголя, диета с преимущественным употреблением жареной, жирной пищи.
Симптомы инсульта
Этот патологический процесс характеризуется резким началом с быстрым развитием симптоматики и длительностью от нескольких минут до 1-2 суток. Симптоматика зависит от локализации поражения вещества головного мозга. Различают общемозговую симптоматику и проявления очаговых поражений. Общемозговая симптоматика имеет отличия, в зависимости от вида инсульта:
- Внезапная, резкая интенсивная локальная боль в области кровоизлияния при геморрагическом инсульте. Затем нарушение сознания разной степени выраженности – от сонливости до полной его потери. Часто во время такого инсульта развиваются клонические судороги, ощущение значительной тошноты и рвота.
- Постепенное нарастание симптоматики в виде головной боли, тошноты, многократной рвоты, бледностью или цианозом (синюшный цвет) кожных покровов характерно для ишемического инсульта. Затем в течение нескольких часов присоединяется нарушения сознания, вплоть до полной его потери, тонико-клонические судороги.
Параллельно с общемозговыми симптомами развиваются признаки очагового поражения головного мозга, которые зависят от локализации патологического процесса. К ним относятся:
- Снижение чувствительности кожи (парестезия) в области тела, которая иннервируется соответствующим отделом головного мозга – если объемный патологический процесс в головном мозгу возник в левом полушарии, то парестезии подвергается правая сторона тела, и наоборот. Это связано с перекрещиванием проводящих нервных путей в области основания головного мозга.
- Нарушение двигательной функции (парез) – в зависимости от локализации патологического процесса, после инсульта может быть обездвиживание нижней конечности, руки или всей половины тела. Также выраженность пареза зависит от объема кровоизлияния или ишемии – от слабости в мышцах до полной утраты возможности движений в них.
- Потеря памяти – этот симптом очагового поражения развивается не всегда, он зависит от объема погибших нейроцитов.
- Нарушение речи (афазия) – развивается в случае поражения центра речи.
Первые признаки инсульта являются общемозговыми, проявления очагового поражения головного мозга развиваются несколько позже, обычно через сутки.
Последствия инсульта
Погибшие нейроциты, которые отвечали за определенную функцию головного мозга, не восстанавливаются, так как нервная ткань не имеет способности к регенерации. Последствия ишемического инсульта остаются на всю оставшуюся жизнь. Они характеризуются неврологическими нарушениями в виде парезов, парестезии. Со временем утраченные функции нейроцитов, частично берут на себя окружающие неповрежденные клетки головного мозга. Определенную схожесть имеют последствия и при геморрагическом инсульте.
Лечение и реабилитация

В случае развития инсульта очень важным является раннее начало интенсивной терапии, которое позволит сохранить жизнеспособность максимального количества нейронов. Для этого проводится внутривенно капельное введение ноотропных препаратов (тиоцетам), солевых растворов и мочегонных средств (для снижения отека тканей головного мозга в области его поражения), нормализация артериального давления. В случае ишемического инсульта обязательно используются антиагреганты – средства для уменьшения свертываемости крови и предотвращения тромбообразования. В дальнейшем, после снижения острых проявлений инсульта проводятся реабилитационные мероприятия, которые включают:
- Питание после инсульта – диета с включением достаточного количества витаминов, белков и углеводов. Также в организм должны в достаточном количестве поступать полиненасыщенные жирные кислоты (содержаться в растительных маслах). Пища готовится только на пару. Количество соли ограничивается.
- Восстановление утраченных функций – для скорейшего включения других нейронов в процесс работы вместо погибших клеток, проводятся тренировки, направленные на восстановление памяти после инсульта (психологические тренинги), улучшение двигательной активности (специальная гимнастика).
Чтобы избежать инсульта и его последствий, проводятся профилактические мероприятия, направленные на поддержание нормального состояния артериального русла – диета, достаточная двигательная активность, отказ от вредных привычек.
В большинстве случаев инсульт и его последствия бывают достаточно серьезными для пациента. Процесс реабилитации после приступа занимает продолжительный период времени независимо от возраста. А терапия патологии осуществляется под контролем специалистов различных профилей. Вернуться к полноценному образу жизни удается далеко не всем больным.
Инсульт – это не что иное, как патология, развивающаяся в области спинного или головного мозга. В зависимости от характера прогрессирования заболевания, выделяют несколько видов недуга:
- ишемическая патология – образуется в результате сужения, закупорки сосудов, препятствующих нормальному кровообращению;
- геморрагический недуг – истончение стенок артерий с последующим разрывом и кровоизлиянием;
- субарахноидальная патология – появляется в результате травматических повреждений мозга.
Инсульт – патологическое состояние, при котором общемозговой или очаговый неврологический недостаток продолжается около суток и более, данному периоду дают такое определение, как переходящее нарушение кровообращения мозга, чем опасен инсульт. Если у пациента неврологическая и мозговая функция восстанавливается на протяжении нескольких недель, приступ считается малым.
Инсульт у больных средней возрастной категории
Ишемическая патология имеет схожие для мужчины и пациенток женского пола причины – атеросклероз и продолжительная гипертензия.
Среди факторов недуга, имеющего наследственную предрасположенность, выделяют:
- У женщин – ревматическую патологию сердечной мышцы в комплексе с непроходимостью мозгового среднего сосуда эмболами различного типа.
- У мужчин – окклюзии артерий шеи травматического характера (повреждение с последующим сужением сонной основной артерии).
Геморрагическое заболевание имеет аналогичные для обоих полов факторы – гипертония, сосудистые и артериовенозные аневризмы.
Основные причины недуга наследственного происхождения:
- у пациенток женского пола – гипертензия;
- у мужчин – сосудистая аневризма, кровоизлияния субарахноидального типа, посттравматическое постепенное расслоение сосудистой сетки.
У женщин во время беременности геморрагические патологии встречаются гораздо чаще, чем среди мужчин. Особенности процесса и последствия инсульта головного мозга до определенного возраста различны.
При ишемических приступах опасный недуг чаще развивается при наличии нормального сознания на фоне недостатка неврологического характера. Тяжелые патологии среди пациенток женского пола протекают по типу эмболии мозга кардиогенного характера, мужчин – тромбоза главных артерий, а также атеросклероза.
Инсульт в преклонном возрасте
В 65-79 лет приступы чаще всего встречаются среди пациентов мужского пола, после 80 – у женщин.
Основные причины патологии:
- первая категория пациентов (мужчины) – холестериновые бляшки, артериальная гипертензия.
- вторая группа (женщины) – ишемический недуг, каротидный стеноз сосудов, блуждающая аритмия, сердечно-сосудистые нарушения.
Особенности течения инсульта и дальнейшие последствия практически не зависят от полового признака. Болезнь протекает обычно на фоне неврологических нарушений с повышенной опасностью инвалидизации. Что связано с наличием тяжелых состояний до приступа. После 65 лет в несколько раз увеличивается риск возникновения рецидивов, чем в молодом возрасте.
Основные группы риска
Снизить вероятность наступления приступа возможно, если пациент не будет забывать о провоцирующих факторах. Среди обстоятельств, способных вызвать инсульт выделяют следующие причины:
- возраст после 50 лет – полноценный сон, питание;
- половой признак – мужчины;
- гипертензия – показано вести записи;
- хронические патологии сердечной мышцы – своевременная диагностика, оперативное вмешательство;
- транзиторные воздействия ишемического происхождения – предынфарктное состояние;
- работа – постоянное нервное напряжение, чрезмерные физические нагрузки;
- заядлые курильщики – негативно сказывается на давлении;
- холестерин, ожирение, а также диабет;
- наследственность – наличие патологии у близких родственников.
К факторам возможного риска можно отнести срочную госпитализацию, которая в большинстве случаев осуществляется с опозданием, отсутствие необходимого оборудования и полноценного реабилитационного периода. Инсульт головного мозга и его последствия требуют особого контроля со стороны лечащего врача.
Основная симптоматика подобного состояния
Чтобы предотвратить патологию и ее возможные последствия, нужно знать, как своевременно вывить первые признаки инсульта и обратиться за медицинской помощью. Имеются все основания предполагать наличие кровоизлияния, если больной внезапно почувствовал:
- проблемы с построением фраз, формированием мыслей.
- слабость, тремор в конечностях, особенно, если они присутствует только с одной стороны.
- проблемы с равновесием, координацией движений.
- внезапная потеря четкости зрения.
- рвота, сильное чувство тошноты, головная боль.
- появились пятна, расплывчатые круги.
- присутствует паралич мышечных тканей лица, беспокоят судороги.
Если у пациента присутствует подобная симптоматика, чтобы предотвратить серьезные осложнения после инсульта необходимо срочно вызвать бригаду скорой помощи, так как очень важно провести все реанимационные процедуры на протяжении 3-х часов после кровоизлияния.
Пациенты с патологиями сосудисто-сердечной системы опасаются острого состояния, которое может вызвать патология:
- оглушение, отсутствие нормального сознания;
- изменение ритма, а также частоты и глубины дыхания, вплоть до полной остановки;
- тахикардия, понижение общего давления, вполне возможна «отказ» сердца;
- внезапное опорожнение.
Все эти нарушения свидетельствуют о присутствии кровоизлияния, способного стать причиной серьезных последствий ишемического инсульта у мужчин, так как патологический приступ – достаточно тяжелый удар для организма.
Нарушение жизненно важных функций
Отсутствие нормальной физиологической и нервной активности связано с потерей проводимости тканей головного мозга – чувствительных нейронов. Именно за счет них человек координирует движения, говорит, адекватно размышляет. Тот же самый фактор мешает пациенту восстанавливаться после приступа.
Нейроны погибают из-за отсутствия транспортировки к мозгу необходимого питания. Развитие патологии провоцирует разрушение сосудов.
Нарушение координирующих функций
Отсутствие нормальной циркуляции крови в отделах нервной центральной структуры, отвечающей за координацию различных движений, в результате внезапного инсульта может вызывать атаксию. Это чаще всего наблюдается при стволовой патологии и объясняется тем, что в этой области мозга расположены основные центры, от которых исходит сигнал к нервным окончаниям.
Подобные нарушения могут иметь различную степень выраженности. При наличии благоприятного прогноза сбои в работе вестибулярного аппарата проходят на протяжении нескольких суток после острого приступа. В более тяжелых ситуациях, головокружения и утрата координации во время передвижения могут сохраняться месяцами.
Нарушения глотательной функции и речи
Основное последствие кровоизлияния – нарушение циркуляции крови в мозговой средней артерии. В этом процессе чаще всего задействуется главное полушарие, то есть у правшей подобные изменения образуются при поражении левой стороны.
В зависимости от типа патологического процесса, может развиваться моторная либо сенсорная афазия. В последнем случае больной не воспринимает, что говорят ему окружающие, при этом он сам произносит несвязанные между собой слова. Пациент читает, но не понимает что написано. При моторном нарушении человек разбирает речь, но писать, говорить не может.
Последствия первичного инсульта у женщин удается устранить практически во всех случаях, тогда как при повторном синдроме прогноз не такой радужный.
Снижение четкости зрения
Патология со стороны зрительной системы может носить различный характер. Степень синдрома зависит от размера очага, локализации кровоизлияния. В основном нарушение проявляется в форме выпадения границ зрения (гемианопсия). При этом, присутствует только половины или одну четверть изображения, что называется квадратной гемианопсией.
Отклонения, связанные с психикой и памятью
Лобная патология образуется при изменении в мозговой основной части артерии. Синдром характеризуется понижением самоконтроля, эгоизмом, сильной раздражительностью. Пациента больше не интересуют окружающие его люди, он становится несколько заторможенным, эмоции практически отсутствуют. Но интеллектуальные способности, память страдают не всегда.
Психопатологический признак, характерный для кровоизлияния с правой стороны, при котором задействуется мозговой средний сосуд, наоборот, сопровождается утратой личности, ориентации, понижением интеллекта и постоянной забывчивостью.
Апоплексическая патология наносится удар по когнитивной системе пациента – памяти. Больной не помнит свое имя, не узнает близких ему людей. Память может быть утрачена частично или полностью.
Паралич конечностей после кровоизлияния
Частые осложнения инсульта – нарушение двигательной системы различной степени поражения. Зачастую нарушения дают о себе знать в виде паралича (утраты двигательной функции) и парезов (частичного отсутствия возможности передвигаться).
При кровоизлияниях присутствуют:
- Моноплегия – обездвиживание одной из конечностей.
- Гемиплегия – поражение верхних и нижних конечностей, расположенных с одной стороны человеческого тела.
- Параплегия – обездвиживание сразу же двух ног или рук.
При синкинезии поврежденная конечность самостоятельно не действует, но в момент поднятия здоровой ноги или руки травмированная часть осуществляет аналогичное движение. Для периферической патологии характерно отсутствие функции, позволяющей двигать конечностями в пораженной части тела. При центральных парезах присутствует синкинезия – совместное движение конечностей.
Вместе с парезом присутствует нарушение речи или тяжелое произношение предложений, слов, а также непонимание ошибок речи.
Другие последствия кровоизлияния
Инсульт может стать основной причиной различных патологических процессов:
- нарушение обоняния, слуха, утрата двигательных навыков при сохранении силы и другие недуги, которые необходимо лечить;
- снижение чувствительности после кровоизлияния, причем она может быть различного характера, в основном это неспособность воспринимать боль, холод и тепло.
Последствие инсульта может давать о себе знать, как и первая симптоматика заболевания – в самом его начале и сохраняться достаточно продолжительное время при отсутствии активной реабилитации. Выраженность происходящих изменений и их продолжительность зависит от степени поражения и характера приступа.
Когда реабилитация поможет восстановить пациента
Продолжительность сложного периода при кровоизлиянии – 28 дней. После чего пациент должен пройти период первого восстановления – полгода. Чтобы вернуть больного к нормальному образу жизни потребуется около 3-х лет, а остаточные признаки могут напоминать о себе всю жизнь.
Лечение последствий инсульта может быть полным в следующих случаях:
- Молодые люди быстрее восстанавливаются после перенесенного недуга.
- Эффективность реабилитационного адекватного процесса зависит во многом от точной диагностики, правильности, а также полноты оказания медицинской помощи и ранней своевременной терапии, которая должна быть комплексной.
- Если тяжелый период болезни протекал в средней или легкой степени, тогда реабилитация будет более полноценной.
- Кровоизлияние, локализующееся в области позвоночных сосудов, исчезает без остаточных последствий – пациент координирует свои движения, исчезают головокружения, нарушения речи.
- Систематический уход за пациентом и поддержка на протяжении всего периода терапии и восстановительного процесса помогает уменьшить риск возможной инвалидизации.
У большинства больных, перенесших заболевание, восстановление проходит довольно медленно, и устранение последствий требует продолжительной, упорной реабилитации. Лечение после инсульта должно включать:
- адекватный комплексный уход;
- полноценное питание, адекватное лечение посредством медикаментов;
- сеансы массажа, эрготерапию;
- мануальное лечение, иглорефлексотерапию;
- лечебную физкультуру;
- мануальную терапию, восстановление речи;
- физиотерапию и психотерапию.
Комплексная индивидуальная реабилитация должна включать продолжительные прогулки, постоянная поддержка близких людей, полноценный уход медперсонала. Всесторонний курс терапии и совместные усилия родных и сотрудников экстренных служб помогут вернуть пациента к нормальному образу жизни.
Инсульт легче предотвратить, чем затем устранять его последствия. Поэтому необходимо бережно относиться к себе, полноценно питаться, отказаться от вредных привычек и проходить систематические обследования, особенно если пациент относится к группе риска.
Инсульт – страшная патология, которая не проходит бесследно. Более 80% людей, перенесших инсульт, навсегда остаются инвалидами. Инсульт последствия и причины возникновения болезни. Как уберечь себя и своих близких от смерти и инвалидности. Когда нужно вызвать врача, и какие действия предпринять, чтобы приступ не нанес серьезного урона организму.
Описание патологии
Что такое инсульт? Многие из нас не раз слышали это название, но каждый человек уверен, что его это заболевание обойдет стороной. Кто-то думает, что он слишком молод, другие уверены, что это удел хронически больных людей, а третьи и вовсе считают, что это заболевание может появиться лишь у тех, у кого есть наследственная предрасположенность.
Сегодня врачи утверждают, что да действительно патология чаще всего поражает пожилых людей и наследственность тоже играет свою роль, а также хронические заболевания могут стать причиной развития инсульта. Однако также специалисты утверждают, что никто не застрахован от этого опасного заболевания. Все чаще инсульт настигает молодых и на первый взгляд вполне здоровых людей. В чем же причина и чем опасен инсульт?
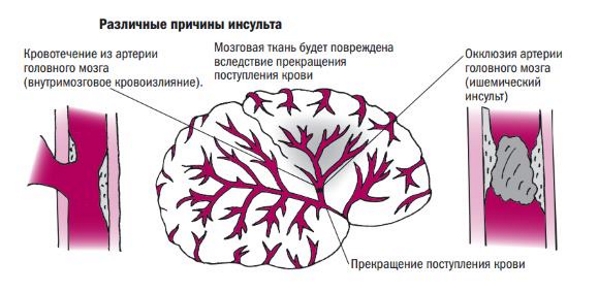
Причина инсульта головного мозга кроется в различных заболеваниях сосудов. Именно сосуды питают мозг кислородом. Их сеть распространена по всему телу, и они должны быть крепкими, эластичными и чистыми. Если происходит сужение просвета сосуда, по разным причинам, начинается давление на стенку, и она может не выдержать и лопнуть. Так происходит . Его последствия чаще всего тяжелы и нарушают важные функции организма.
Другой разновидностью инсульта является некроз клеток головного мозга при закупорке сосудов головного мозга от кислородного голодания.
Наиболее опасен инсульт с кровоизлиянием. При кровоизлиянии образуется гематома, и именно она становится причиной смерти и инвалидности человека. Гематома растет и сдавливает нервные окончания, которые сосредоточены в головном мозге. Мозг перестает нормально функционировать. Человек может потерять речь, двигательную активность, способность самостоятельно дышать. Такие же последствия могут развиваться и при некрозе клеток мозга, однако ишемический инсульт (при котором сосуд не разрывается, а только закупоривается) считается наиболее благоприятным в плане прогнозов и реабилитации для пациента.
Подробнее о видах инсульта
Сегодня врачи выделяют три основных вида инсульта. Именно от вида зависит продолжительность жизни после инсульта и возможность максимального восстановления после приступа. Типы инсульта напрямую зависят от характера повреждения сосудов и клеток головного мозга, а именно:
Субарахноидальный инсульт. Причины этой формы патологии кроются в черепно-мозговых травмах или разрыве аневризмы. Кровоизлияние в этом случае локализуется между мягкой и паутинной оболочками мозга. Смертность от такой формы патологии достаточно высока и достигает 50%. Однако данный вид патологии встречается довольно редко. Осложнения после него самые тяжелые. Развивается мгновенно или в течение нескольких часов после травмы.
Геморрагический инсульт. Причины данной формы инсульта — разрыв сосуда и кровоизлияние в мозг. Смертность от таких приступов достигает 33%. Однако степень инвалидности очень высока. В этом случае кровоизлияние и последующая гематома локализуется в желудочках и под оболочками мозга.
Приступ этого типа развивается стремительно и пациент может впасть в кому уже через несколько минут после того как почувствовал себя плохо.
Ишемический инсульт. Приступ развивается от сужения или закупорки сосуда. Причины сужения сосудов разнообразны от атеросклероза до нервного напряжения. Это самая распространенная форма инсульта. Смертность от нее достигает 15%. При своевременной госпитализации у пациентов чаще всего прогноз на восстановление положительный. Приступ может развиваться несколько дней.
Помимо этого врачи выделяют острый вид патологии, микроинсульт, обширный или . Все эти формы отличаются степенью поражения и локализацией. Прогнозы для каждого отдельного случая сугубо индивидуальны.
Факторы риска
Несмотря на то, что инсульт в наше время может развиться у любого пациента и даже у молодых людей, существует ряд факторов риска, которые чаще всего присутствуют у пациентов с данным диагнозом.
Причины инсульта:
- Возраст после 50 лет.
- Пол мужской.
- Сердечные заболевания.
- Гипертензия артериальная.
- Постоянное нервное напряжение.
- Наличие вредных привычек.
- Наличие лишнего веса.
- Наличие сахарного диабета.
- Генетическая предрасположенность.
Стоит отметить, что последствия инсульта головного мозга напрямую зависят от скорости госпитализации пациента. К сожалению, в нашей стране экстренная госпитализация наблюдается лишь в 30% от общего числа пациентов с данным диагнозом. Врачей вызывают уже когда становится понятно, что ситуация критическая и больному делается совсем плохо. Однако, к примеру ишемический инсульт может развиваться до 3-х суток, и если пациент доставлен в госпиталь в первые сутки, его прогнозы будут более благоприятны. Чаще всего без врачебной помощи остаются люди, которые жили в одиночестве.
Многие родственники пациентов спрашивают, сколько лет живут после инсульта. Однозначного ответа на этот вопрос не существует. При своевременно оказанной помощи и выполнении всех рекомендаций врача, пациент может прожить еще много лет, но все зависит еще и от возраста, а также от общего состояния здоровья больного.
Последствия приступа
Инсульт головного мозга неизменно приводит к негативным последствиям. В принципе нет различий между тем, какие последствия инсульта у женщин, и какие у мужчин. Последствия инсульта у мужчин можно наблюдать чаще лишь по той причине, что у представителей мужского пола эта патология развивается чаще. Самым опасным осложнением инсульта считается повторный приступ.
Именно от него в первые 30 дней погибают около 40% больных.
Последствия приступа начинают проявляться с первых минут удара. Пациент испытывает следующие симптомы, которые явно указывают на развитие мозгового инсульта:
- Повышение давления.
- Повышение температуры тела.
- Заторможенность реакции.
- Судороги.
- Резкая головная боль.
- Потеря чувствительности в одной стороне тела.
- Потеря ориентации.
- Потеря памяти.
- Нарушение речи.
- Кома.
После купирования приступа у пациента могут наблюдаться следующие отклонения:
Паралич. Самое частое последствие инсульта это паралич одной стороны тела. Паралич развивается с противоположной от локализации патологии стороны. При данном нарушении пациент не может больше обходиться без посторонней помощи. Ему нужна серьезная реабилитация, которая может длиться несколько лет. Основные двигательные функции должны быть восстановлены в течение года, мелкая моторика восстанавливается гораздо дольше.
Потеря чувствительности. Это отклонение характеризуется потерей чувствительности мышц тела. Восстановление должно сопровождаться вместе с упражнениями для возвращения двигательной активности.
При данном последствии инсульта активно используется ЛФК и другие методы реабилитации.
Речевые нарушения. Восстановление речевых навыков зависит от конкретного нарушения. Проблемы с речью возникают примерно у трети пациентов перенесших инсульт. Человек может столкнуться со следующими проблемами речи:
- Нарушение понимания речи.
- Нарушение собственной речи.
- Трудности с подбором слов.
- Нарушение, как понимания, так и воспроизведения речи.
- Полное нарушение восприятия и воспроизведения речи.
Восстановление речевых функций должно начинаться как можно раньше. Для этого пациенту рекомендуются специальные занятия с логопедом. Сроки восстановления довольно длительные. Как правило, речь восстанавливается спустя несколько лет.
Помимо этих последствий пациент может столкнуться с такими осложнениями как:
- Гипотонус мышц.
- Центральный болевой синдром.
- Трофические патологии.
- Патологии зрения.
- Трудности глотания.
- Нарушения нервной системы.
- Нарушение координации.
- Эпилепсия.
Все эти нарушения требуют длительного лечения. Часто забота о больных ложиться на плечи родственников, и именно они должны контролировать выполнение всех рекомендаций врача. Сколько живут люди после инсульта, во многом зависит именно от ухода родственников. Главной задачей родных и врачей является предупреждение повторного приступа и реабилитация пациента, которая должна начинаться как можно раньше.
Прогнозы восстановления
После инсульта прогнозы для жизни сугубо индивидуальны. Многие родственники также хотят знать, когда возможно полное восстановление больного. Врачи заявляют, что на реабилитацию влияют многие факторы, в том числе и желание самого пациента. Наиболее благоприятные прогнозы на восстановление прогнозируются при следующих факторах:
- Молодой возраст.
- Ранняя госпитализация.
- Инсульт средней и легкой тяжести.
- Локализация инсульта в позвоночных артериях.
- Полноценный уход.
- Правильно организованная реабилитация.
Прогнозы на жизнь
Прогнозы на выживаемость – это главное чего ждут родственники от врачей, когда их близкий человек попадает в больницу с инсультом. Инсульт сколько живут после приступа, и от чего зависит этот прогноз? Чаще всего врачи не дают конкретных прогнозов. Главное, говорят они, это предотвратить повторный приступ в течение 30 дней. Далее человек должен прожить год, и только после этого периода риск смерти постепенно снижается.
Рецидив инсульта это самая частая причина смерти пациента.
На развитие повторного приступа влияют следующие факторы:
- Возраст пациента.
- Несвоевременное обращение в госпиталь.
- Наличие хронических заболеваний до приступа.
- Плохое качество ухода.
- Не соблюдение рекомендаций врачей.
- Стрессы и нервные напряжения.
Врачи утверждают, что если максимально исключить негативные факторы и грамотно подойти к лечению и реабилитации пациента прогнозы на жизнь могут быть благоприятными. Некоторые пациенты проживают еще долгую жизнь, постепенно восстанавливаясь и учась жить заново. Конечно, больше шансов выжить в молодом возрасте, но и у пожилых людей порой обнаруживается такое желание жить, что это удивляет даже врачей.
Таким образом можно утверждать, что прогнозы зависят от того насколько пострадал мозг, от возраста пациента, ухода за ним и его желания жить. Именно с последним пунктом часто возникают проблемы. Пожилые люди не хотят бороться, они не желают становиться обузой для родных. В этом случае нужна консультация психологов и поддержка близких. Только возродив в человеке желание быть здоровым, можно рассчитывать на его скорое восстановление.
Здравствуйте, уважаемые читатели и гости сайта, посвященного нейрореабилитации. Поговорим сегодня и подробнее рассмотрим последствия инсульта — ишемического и геморрагического, а также все, что с этим связано.
Последствия инсульта.
Нарушения каких-либо функций после инсульта находятся в прямой зависимости от его тяжести, а тяжесть, в свою очередь, от величины очага и его расположении в головном мозге.
Характер и стойкость последствий инсульта зависит от величины очага в головном мозге и его локализации.
Конечно же, справедливо будет отметить, что величина очага и его локализация- это далеко не все факторы, определяющие стойкость глубину неврологических нарушений, к которым привел перенесенный инсульт, последствия которого (характер и их выраженность) могут серьезно варьировать, в зависимости от конкретного случая. От чего это зависит?
Стойкость последствий находится в сильной взаимосвязи со временем и объемом проведенного лечения и реабилитации, но об этом поговорим немного позже, читайте дальше.
Степень нарушения функций после инсульта не всегда имеют стойкий характер. При малом инсульте- последствия могут быть минимальны или даже отсутствовать, но такое бывает не так часто. Мы же обсудим случаи, когда эти последствия есть и они стойкие. Подробнее разберем какие именно последствия инсульта бывают и в чем они выражаются. Ниже перечислены наиболее значимые нарушения функций организма, которые бывают после перенесенного инсульта.
Правосторонний и левосторонний гемипарез после инсульта.
Одно из самых распространенных стойких последствий инсульта- это снижение силы в половине тела- . Как правило, после инсульта наблюдается снижение мышечной силы в одной из сторон тела, которая противоположная поврежденному полушарию мозга: если стойким последствием является гемипарез левой стороны тела, инсульт при этом происходит в правом полушарии. По такому же принципу и гемипарез правой стороны тела, инсульт при котором наблюдается в левом полушарии. То есть, очаг инфаркта в головном мозге находится в противоположном пораженной половине тела полушарии.
Бывает и такое, что инсульт приводит к полному отсутствию мышечной силы в половине тела, которая называется гемиплегия. При гемипарезе человек испытывает затруднения при передвижении, при гемиплегии- затруднения еще более значительны. Проще говоря, гемиплегия- это паралич в половине тела (полное отсутствие движений).
Нарушаются привычные движения в теле, многим людям приходится учиться заново выполнять обычные повседневные действия, чтобы быть в состоянии ухаживать за собой, уметь принимать пищу, переодеваться и ходить. Вообщем, делать всё то, что до болезни считалось предельно простым и обычным в выполнении. Именно снижение мышечной силы в половине тела- главная причина инвалидизации человека после перенесенного нарушения мозгового кровообращения. Именно из-за этого пациенты теряют возможность самостоятельно передвигаться- или теряют эту способность полностью или она значительно нарушается.
Как уже описали Ваше, походка после инсульта может нарушаться часто, человек при этом начинает передвигаться с большим трудом. В отдельных случаях могут понадобиться вспомогательные приспособления- специальные ходунки, опорная трость или костыль. Развивается характерная поза Вернике-Манна при ходьбе. Могут страдать отдельные части тела без вовлечения всей половины тела. В зависимости от пораженной половины тела, различают левосторонний и правосторонний гемипарез.
Центральный прозопарез.
 Рис.1. Центральный парез лицевой мускулатуры (центральный прозопарез)
Рис.1. Центральный парез лицевой мускулатуры (центральный прозопарез)
Следующим, одним из самых частых последствий является так называемый центральный прозопарез, при котором страдает мимическая мускулатура, в результате чего наблюдается асимметрия лица, как на рисунке 1 . При этом снижение силы наблюдается не во всей половине лица, а только в нижней её части, захватывая рот, щёку, губы.
Веки и глаза при этом параличе мимической мускулатуры остаются незатронутыми, не смотря на это перекос достаточно заметен и доставляет дискомфорт не только во время приема пищи или жидкости. Центральный прозопарез регрессирует по мере восстановления после инсульта.
При центральном прозопарезе затруднены прием пищи и употребление жидкости. Человек испытывает явный дискомфорт при выполнении каких-то действий мимической мускулатурой. Привычные эмоции выражать сложнее, из-за снижение силы в мимических мышцах нарушается звукообразование и начинает страдать речь.
Ощутимое неудобство приносит сам дефект чисто с косметической стороны. Перекос лица вызывает большой эмоциональный дискомфорт, особенно при общении с другими людьми. Это может явиться причиной замкнутости и отреченности от общения с другими и вызвать глубокую депрессию.
Нарушение речи после инсульта.
Нарушения речи после инсульта также встречается довольно часто, одновременно с этим и является одним из самых первых признаков наступившего (наступающего) нарушения мозгового кровообращения. Нарушение речи- результат повреждения речевых центров мозга, представляющее собой частичную или полную утрату способности говорить и воспринимать чужую речь, называемую афазией.
По статистике, такие нарушения наблюдаются у четверти всех людей, переживших инсульт, последствия их могут быть достаточно стойкими. Порой, человеку трудно говорить, ввиду нарушения владения речевым аппаратом и речь таких людей нечеткая, будто «каша во рту», а называется такое нарушение . Дизартрия чаще встречается при стволовом инсульте или локализации этого очага в коре головного мозга. Следующим нарушением речи является афазия.
Афазия — это полное отсутствие речи. Афазия бывает нескольких видов, назовем некоторые из них- при поражении речевого центра, ответственного за произношение речи развивается моторная афазия. При расположении очага инсульта в центре речи, ответственном за её восприятие развивается так называемая сенсорная афазия. При сенсорной афазии человек не понимает что ему говорят и не понимает что ему нужно ответить. При поражении обоих центров- смешанная или сенсо-моторная афазия. «Чистая» форма афазии встречается крайне редко, а при инсульте чаще всего встречается именно смешанная форма.
Существуют и другие разновидности нарушений речи после инсульта, подробно о которых мы остановимся в следующих статьях о нарушении речи. А теперь идем дальше… Помимо перечисленных нарушений встречаются и следующие последствия инсульта.
Нарушения координации движений после инсульта.
Нарушение кровообращения в отделах центральной нервной системы, отвечающей за координацию движений и в результате инсульта может привести к координации движений, которая называется атаксия. Нарушения координации движений чаще происходит при стволовом инсульте и обусловлено это тем, что в стволовой части головного мозга находятся центры координации движений в нашем организме.
Бывает разной степени выраженности. При наиболее благоприятном случае эти вестибулярные нарушения проходят в течение первых суток с момента острого нарушения мозгового кровообращения. В других- более тяжелых случаях, шаткость при ходьбе и головокружения сохраняются на более длительный период и могут продолжаться месяцами.
Нарушения зрения после инсульта.
Могут быть нарушения со стороны зрения самого разнообразного характера. Нарушение зрения зависит от локализации инсульта и величине очага. Чаще всего нарушение зрения проявляется в виде выпадения полей зрения (гемианопсия). При этом, как вы уже догадались, выпадает половина или четверть зрительной картины. Если выпадает четверть картинки, это называется квадрантная гемианопсия.
Прочие последствия инсульта.
- Нарушения слуха (гипоакузия), обоняния (гипо-, аносмия), потеря навыков движений при сохраненной в них силе (апраксия) и прочие нарушения, которые можно и нужно лечить, реабилитация в данном случае очень важна и должна проводиться своевременно.
- Нарушение чувствительности после инсульта. Нарушение чувствительности после инсульта может быть разного характера, но чаще всего это утрата способности ощущать боль, распознавать тепло, холод и часть тела, как таковую. Так же возможно появление болевого синдрома, носящего самый разнообразный характер и локализацию. Чаще всего имеет место снижение чувствительности в каких-либо участках тела, это явление называется гипестезия.
Указанные нарушения функций вполне могут проявляться и как первые признаки инсульта в самом дебюте заболевания и сохраняться на неопределенно долгое время при отсутствии активного восстановления нарушенных неврологических функций. Обратите внимания, что степень выраженности всех указанных изменений и их стойкость напрямую зависят от величины очага и характера инсульта. О факторах, которые играют главные роли в развитии ишемического инсульта и формировании его последствий подробнее читайте . О причинах и последствиях так же смотрите видеоролик ниже.
Депрессия после инсульта.
Депрессия — еще одно последствие инсульта, способное перечеркнуть любые усилия врача и близких людей по восстановлению утраченных функций. По некоторым данным, до 80% перенесших инсульт, страдают депрессией в той или иной степени выраженности. Это довольно серьезное последствие, которое можно и нужно лечить.
Кроме настроя на восстановление, дополнительным не менее важным «бонусом» устранения депрессии будет противоболевой эффект. Давно доказано, что депрессия может усиливать боли у человека, а при инсульте боли — не редкое явление. Назначение антидепрессантов может помочь в решении этой проблемы.
Крайне важно назначение «правильного» антидепрессанта, так как некоторые из них могут вызывать «тормозящий эффект», который в отдельных случаях так же может снизить стремление человека к выполнению рекомендаций врача и активизации для лучшей реабилитации.
Инсульт, последствия которого остались после курса лечения в больнице- явление частое. Таким людям необходим курс полноценной реабилитации, который, зачастую, начинается уже в больнице. Сам курс реабилитации назначается индивидуально, в зависимости от выраженности и стойкости последствий, а также от времени, которое прошло с момента инсульта и общего состояния пациента.
Если в больнице не удалось до конца восстановить человека после перенесенного инсульта, то дальнейшее лечение желательно проводить в специализированном реабилитационном центре.
Читайте о примере такого реабилитационного центра в статье .


